A poche ora dalla pubblicazione di una nuova ricerca sull’efficacia di una terapia genica contro i tumori, arriva la notizia di un nuovo studio a sostegno del nuovo trattamento contro la leucemia linfoblastica acuta (Lla). Ad annunciarlo è l‘Ospedale Pediatrico Bambino Gesù che ha presentato oggi il caso di un bambino di 4 anni, affetto da Lla tipo B cellulare, refrattario alle terapie convenzionali, e che non presenta tracce di cellule leucemiche a un mese dall’infusione delle cellule riprogrammate. A partecipare allo studio, guidato da Franco Locatelli, anche Airc, il Ministero della Salute e la Regione Lazio.
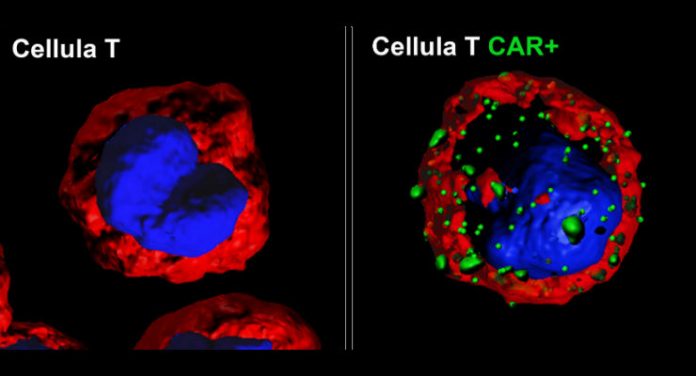
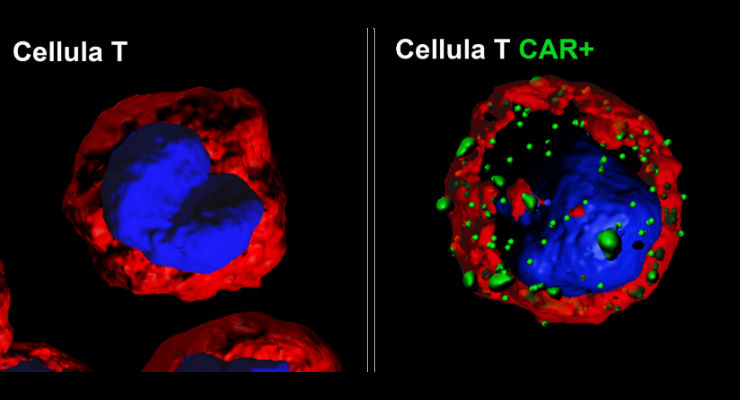
Le cellule sono state programmate, anche in questo caso con la terapia Car-T, un tipo di immunoterapia, ovvero un trattamento in cui si arma il sistema immunitario per renderlo più aggressivo nei confronti del tumori. In questo caso l’armatura consiste di una terapia genica, grazie a cui cellule specializzate del sistema immunitario (i linfociti T) riescono a esprimere sulla loro superficie un recettore appositamente sviluppato per identificare le cellule cancerose e ucciderle (CAR, Chimeric Antigenic Receptor). I passaggi della terapia (complessivamente nota come Car-T) prevedono il prelievo delle cellule dal paziente, la loro ingegnerizzazione ed espansione in laboratorio, e quindi la re-infusione, per via endovenosa, nel paziente stesso. Un trattamento personalizzato e che conta, tra fase di produzione e test per monitoraggio della sicurezza delle cellule prodotte in laboratorio, circa un mese di lavoro. Svolto, in questo caso, presso l’’Officina Farmaceutica (Cell Factory) del Bambino Gesù a San Paolo.
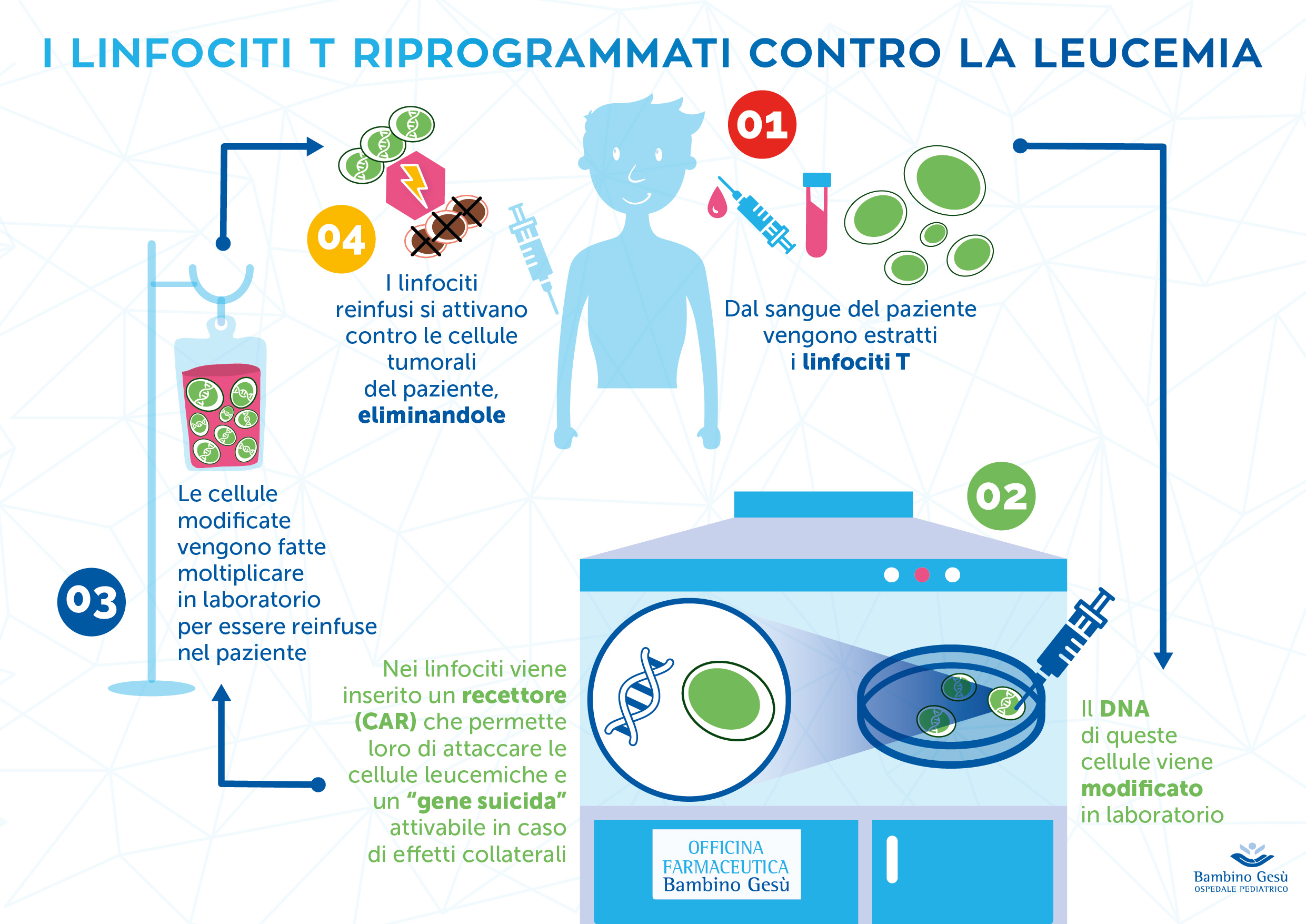
Il protocollo messo a punto al Bambino Gesù – ricordiamo che due terapie Car-T sono già state approvate dalla Food and Drug Administration (contro la stessa Lla e contro forme di linfoma a grandi cellule B avanzato) e valutazioni sono in corso anche a livello europeo – ha utilizzato un diverso processo per la modificazione genetica delle cellule, spiegano i ricercatori. Ma non solo: nel DNA inserito nelle cellule è stato incluso anche un cosiddetto gene suicida (Caspasi 9 Inducibile). L’idea è quella di renderlo attivo in caso di eventi avversi, modificando l’azione dei linfociti modificati. La presenza di potenziali affetti avversi – come il rischio di una massiccia produzione di citochine immunitarie da parte dei linfociti T o la deplezione dei linfociti B, bersagliati dalle cellule modificate – sono tra le problematiche maggiori nella gestione di queste terapie (discorso a parte quello relativo invece ai costi).
Il bambino che ha ricevuto il trattamento aveva già avuto due recidive sia dopo trattamento chemioterapico che dopo trapianto di midollo osseo da donatore. A un mese dall’infusione il bambino sta bene e nel midollo non sono rilevabili tracce di cellule leucemiche, spiegano i ricercatori. Ma perché si parli di guarigione è presto. “Per questo bambino – ha spiegato Locatelli – non erano più disponibili altre terapie potenzialmente in grado di determinare una guarigione definitiva. Qualsiasi altro trattamento chemioterapico avrebbe avuto solo un’efficacia transitoria o addirittura un valore palliativo. Grazie all’infusione dei linfociti T modificati, invece, il bambino oggi sta bene ed è stato dimesso. È ancora troppo presto per avere la certezza della guarigione, ma il paziente è in remissione: non ha più cellule leucemiche nel midollo. Per noi è motivo di grande gioia, oltre che di fiducia e di soddisfazione per l’efficacia della terapia. Abbiamo già altri pazienti candidati a questo trattamento sperimentale”.
Parallelamente un approccio analogo è in fase di studio all’ospedale romano anche per il caso di una bambina con neuroblastoma, un tumore solido. La speranza infatti è che la stessa terapia si possa applicare anche nel caso di tumori solidi, per cui esistono alcune difficoltà aggiuntive, quali per esempio la difficoltà nel raggiungere gli antigeni tumorali (spesso interni, scrivono dal National Cancer Institute) e l’ostacolo rappresentato dall’ambiente intorno al tumore, spesso ostile, e contro cui servirebbe una super Car -T.